Når du selv eller en som pleier deg, observerer at du har trykkutsatt hudområde som trenger tilsyn og tiltak er det viktig at disse hudforandringen blir fulgt opp tidlig. Kontakt fastlegen for vurdering og eventuell henvisning til sykehuset. Trykkutsatte hudområder som halebeinet, sittebensknuten, hoftekulene, hæler og albuer, vil bli undersøkt av lege. Sammen vil dere gå gjennom mulige tiltak for å avlaste huden der det er nødvendig.
Trykksår (liggesår)
Trykksår er områder med skadet hud som utvikler seg til åpne sår. Det finnes flere navn på denne tilstanden. Liggesår er en vanlig benevnelse. Decubitus er et faguttrykk for den samme tilstanden.
Årsaker
Mennesker som utvikler trykksår har ofte nedsatt følelse i områdene der sårene oppstår. Dette kan skyldes midlertidig bevisstløshet, lammelse etter ulykke eller sykdom, nevrologiske lidelser, eller skade i de lokale nervene, for eksempel hos diabetikere. Trykksår sees også ofte hos pleietrengende.
Trykksår kan deles inn i ulike alvorlighetsgrader
- Overflatisk rødme i hud.
- Enkelte små overflatiske sår.
- Omfattende skade på vev med celledød i hud, muskel og beinstruktur, med fare for alvorlige infeksjoner.
Utredning
Behandling
Forutsetninger for en vellykket behandling
- Optimal spasmebehandling
- Normal blodprosent og proteinlagre i kroppen
- God ernæring (tilskudd av C‐vitamin og Zink anbefales for bedre sårtilheling)
- Ingen pågående infeksjoner: sårinfeksjon eller urin‐/luftveisinfeksjoner
- Røykestopp 4 uker før operasjonstidspunktet
Forberedelser
- Planlegg godt slik at god trykkavlastning er etablert hjemme før operasjonen, for å unngå tilbakefall etter operasjonen.
- Ha oppdatert informasjon om dine medisiner, type og dose, eventuelle allergier samt informasjon om tidligere sykdomshistorie slik at denne informasjonen overføres til oss så korrekt som mulig.
- Står du på blodfortynnende medisin som Albyl‐E bør du kanskje slutte med den fem dager før inngrepet. Ta kontakt med oss dersom du ikke har fått klar beskjed om dette.
- Bruker du Marevan bør du i samråd med din fastlege justere INR slik at den ligger så lavt man kan tolerere, som oftest rundt 2,0 eller iblant 2,5.
- Ikke ta Marevan før INR er kontrollert innkomstdagen.
Avlastning og snuregimer ved overflatiske skader
Ved overflatiske skader på huden er det svært viktig å etablere gode avlastnings og snuregimer. Du bør for eksempel ha skummadrass som fordeler vekten av kroppen din slik at den i mindre grad hviler på enkeltpunkter. Det er viktig at du får hjelp til å skifte stilling med jevne mellomrom og at det ved endring av stilling påses at hudområdet ikke gnis eller dras hardt over underlaget. Det er vanlig å lage en «snuliste» som angir hvor ofte du skal ha hjelp til å skifte stilling og hvilke stillinger som beskytter hudskaden din best.
Viktige tilleggsfaktorer for å oppnå sårtilheling, er at du har god ernæringsstatus, god hygiene og ikke røyker.
Kirurgisk behandling
Dersom du tross disse tiltakene ikke oppnår sårtilheling, kan det bli aktuelt med kirurgisk behandling av såret.
Hvis du skal opereres for trykksår ved halebeinet, må du i forkant av inngrepet tømme tarmen for å hindre at avføring forurenser det opererte området og fører til infeksjon i etterkant av operasjonen. For å redusere avføring den første uken etter operasjonen får du fiberfattig kost. Du vil også få et medikament som reduserer tarmaktiviteten samtidig som den holder avføringen myk. Hos enkelte er det nødvendig å få lagt en stomi i forkant av operasjonen slik at sårområdet lett kan holdes rent.
Under operasjonen vil du få lokalbedøvelse eller narkose. Såret blir renset og alt dødt vev fjernes. Hos noen pasienter kan det være aktuelt å redusere trykkpunktet ved at noe av benet fjernes. Deretter dekkes såret med friskt vev, som oftest ved å forflytte vev fra områdene rundt såret. Ofte er det slik at det er behov for å stelle såret ditt flere ganger og da lukkes ikke huden over såret før siste sårstell. Det kan være aktuelt ved urene sår.
Sårbehandling med undertrykk – VAC
Noen ganger er det nyttig å følge opp den kirurgiske behandlingen med en behandling som skaper undertrykk i såret. Det blir da lagt på en bandasje som dekker såret godt. Denne bandasjen blir koblet til en bærbar pumpe som skaper undertrykk under bandasjen.
Antibiotikabehandling
Dersom det er tegn til infeksjon i såret vil du kunne bli behandlet med antibiotika intravenøst eller med tabletter.
Lapp-plastikk
Noen ganger kan det bli behov for å transplantere hud over såret.
Hvor lenge varer behandlingen?
Avlastningsfasen før belastning kan ta 8‐10 uker.
Oppfølging
Etter operasjonen må det opererte området avlastes fullstendig. Dette vil si at du ikke kan ligge med trykk på det opererte området. Dette betyr for de fleste at de ikke kan ligge på rygg og/eller en av sidene. For å hindre utvikling av nye trykksår benyttes spesielle luftmadrasser som virker trykkavlastende. Du vil kunne få ett eller flere sårdren som skal ligge minimum 1 uke etter inngrepet.
Varighet på sykehusoppholdet er vanligvis omkring 10 dager, men dette kan variere.
Forholdsregler
I etterkant av operasjonen er det viktig å forebygge nye trykksår. Til å begynne med tåler det nye vevet ingen belastning i det hele tatt, og selv om det etter hvert blir mer robust blir det aldri like sterk som det originale vevet.
Du må derfor avlaste sømmen og det friske vevet som er lagt inn over såret. Dette friske vevet ligger over beinutspringet og er utsatt for nytt trykksår. Normalt sett er det ikke robust før det er gått omlag 3 måneder med normal tilheling.
Videre oppfølging foregår som regel hos fastlege i samarbeide med hjemmesykepleie og lokalsykehuset.
Vær oppmerksom
Som ved alle former for kirurgi er blødning og infeksjon de vanligste komplikasjonene. Stingene kan sprekke opp på grunn av for stor belastning på sømmen. Dersom dette skjer etter utskrivelse må man ta kontakt med lege, øke lokalt sårstell og sørge for avlastning.
Kontakt
Haugesund Sanitetsforenings Revmatismesykehus (HSR)
Hudavdeling
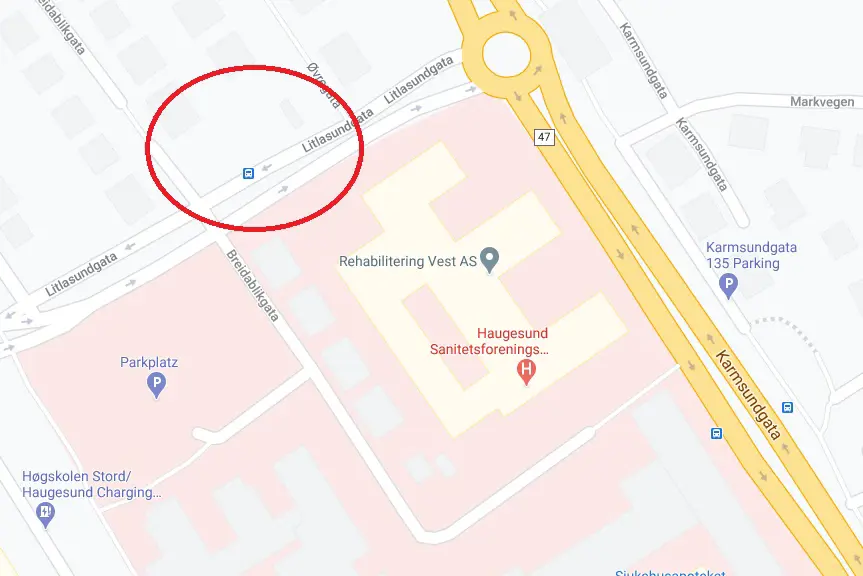
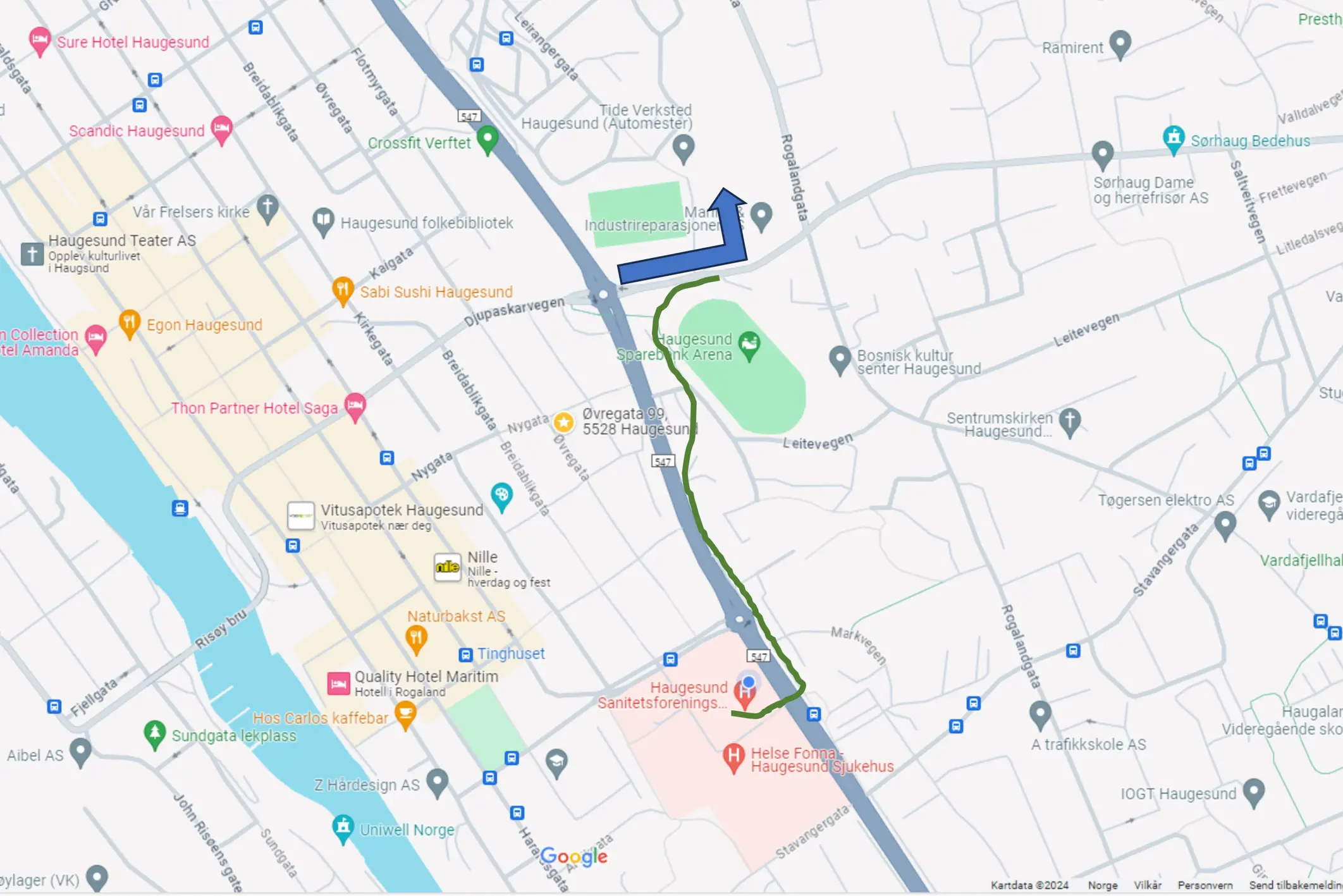
Adresse
Åpningstider
- I dag 08:00 - 15:30

Haugesund Sanitetsforenings Revmatismesykehus (HSR)
Karmsundgaten 134
5528 Haugesund